Das Gesundheitssystem jenes EU-Staates, der vom Coronavirus am stärksten betroffen ist – Italien – litt in den vergangenen Jahren stark unter neoliberalen Sparmaßnahmen und Privatisierungen. Der Gesundheitsnotstand sorgt nun dafür, dass die nächste wirtschaftliche Notlage noch schneller vor der Tür steht. Wir befinden uns an einem Scheideweg.
Es versteht sich von selbst: Derzeit muss alles unternommen werden, um das Virus zu bekämpfen und die Behörden dabei zu unterstützen. Und trotzdem müssen wir die Situation genauer betrachten.
Dürfen wir nun endlich sagen, dass die Idee, das Management eines gewaltigen Phänomens wie jenes der Globalisierung den Kräften des Marktes, den Unternehmen, dem Privatsektor, den Big-Data-Produzent_innen zu überlassen, schlichtweg töricht war?
Die Lage ist dramatisch. Es besteht kein Zweifel, dass die Gesundheit des Planeten und der Menschen nun durch die Klima- und Sozialstaatskrise gefährdet wird, durch Treibhauseffekt und Armut.
Auch ein Phänomen wie das Coronavirus zeigt, in welchem Ausmaß ein weltweites öffentliches Gesundheitssystem notwendig ist, das nicht von neoliberaler Politik strukturiert ist, zusammen mit mehr Demokratie. Doch leider ist die Realität eine andere.
Die Gesundheitsversorgung in der EU
Das Recht auf Gesundheitsversorgung stellt ein zentrales Element des europäischen Sozialmodells dar. Sie wird vom öffentlichen Sektor garantiert und durch einkommensabhängige Sozialversicherungsbeiträge finanziert. Sie dient dem Schutz der Bevölkerung; In den letzten 30 Jahren wurde das Recht auf Gesundheitsversorgung jedoch zu keinem Faktor in der neuen europäischen Integration. Gesundheitsversorgung bleibt ein Bereich, der den einzelnen Mitgliedsstaaten unterstellt ist. Die EU legt zwar gewisse Standards fest, betreibt aber keine aktive Gesundheitspolitik. Darüber hinaus gibt sie jedoch Budgetgrenzen vor, die in den Mitgliedstaaten große Auswirkungen haben. Die EU-Behörden versandten etwa 50 Mahnschreiben an Staaten, in denen letztere aufgefordert wurden, die Kosten für ihre Gesundheitssysteme zu senken.
Der vom renommierten Health Consumer Powerhouse erhobene Euro Health Consumer Index (EHCI) vergleicht die unterschiedlichen Gesundheitssysteme der europäischen Staaten. Aus diesen Daten geht hervor, dass bestehende Unterschiede zwischen Staaten und innerhalb der Staaten weiterhin existieren und sogar größer werden. Es ist, als ob Europa auf dem Modell einer differenzierten Autonomie aufbaut (Staaten, die einen ausgeglichenen Haushalt vorweisen können, genießen weitreichendere Autonomierechte) und allein auf Markt und Privatsektor vertraut (möglicherweise mit dem Vorschlag einer privaten grenzübergreifenden Gesundheitsvorsorge).
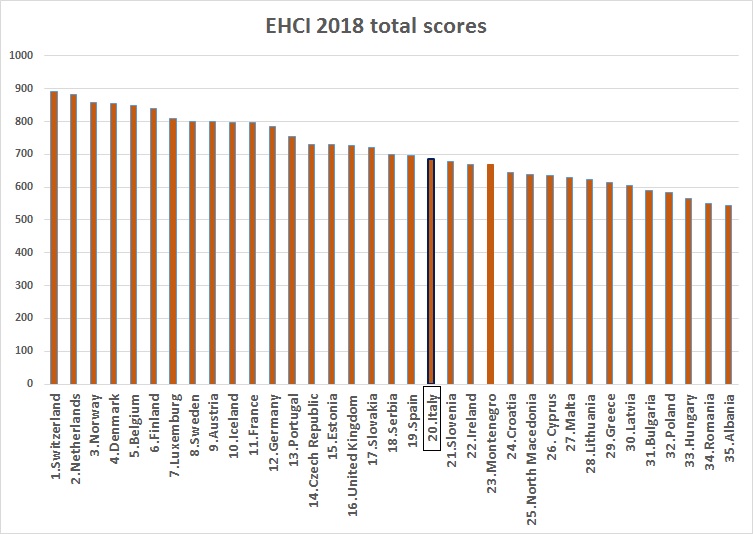
Quelle: Euro Health Consumer Index 2018, eigene Bearbeitung
Anmerkung: Der Euro Health Consumer Index (EHCI) 2018 analysiert die nationalen Gesundheitssysteme anhand von 46 Indikatoren, die in Bereiche wie etwa Patientenrechte und –information, Zugang zu Therapien, Behandlungsergebnisse, Umfang und Reichweite von Leistungen, Prävention und Gebrauch von Medikamenten unterteilt sind. Die Mindestpunkteanzahl beträgt 333, die maximale 1000.
Von den EU-Staaten führen die Niederlande, „das einzige Land, das seit der Ersterhebung des EHCI 2005 konsistent in den Top 3 lag", Belgien und die nordischen Staaten das Ranking an, gefolgt von den westlichen und südlichen Staaten, sowie den Spitzenreitern der CEE-Region, Tschechien, Estland und die Slowakei.
Die Situation in Italien
Sehen wir uns die Situation in Italien, dem Land, das am stärksten vom Coronavirus betroffen ist, genauer an. Der Staat liegt im EHCI-Ranking nur an 20. Stelle.
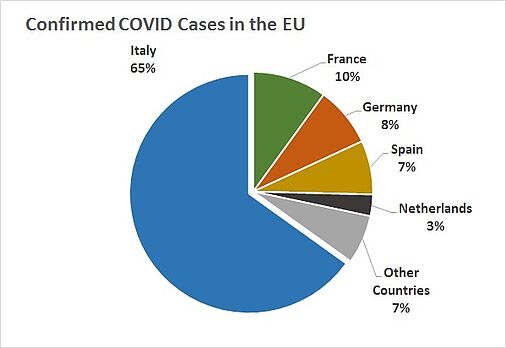
Quelle: Weltgesundheitsorganisation Europa, eigene Bearbeitung; 09.03.2020
Abseits der sehr starken regionalen Unterschiede innerhalb Italiens, die einen der Gründe für die schwache Position im Ranking darstellen, muss man hier ins Treffen führen, dass Italien innerhalb von 10 Jahren ein Sparpaket von 37 Mrd. Euro umsetzen musste. Das Land gibt 2.545 EUR pro Kopf für Gesundheitsversorgung aus, im Vergleich zu 5.056 EUR in Deutschland. Auf 1000 Einwohner_innen entfallen in Italien im Schnitt 6,5 Krankenpfleger_innen, während es im europäischen Schnitt 8,4 sind. Krankenhausbetten standen 2017 in Italien 3,2 zur Verfügung (2007 waren es noch 3,9), im Vergleich zu 8 in Deutschland.
Andererseits wurde das Finanz- und Wirtschaftsdokument 2015 (DEF 2015), die wichtigste Richtlinie für die vom Parlament bestätigte Finanzplanung, in den Ausgabenvorausschätzungen nicht berücksichtigt, weil die Ausgaben noch immer an ein BIP-Wachstum gekoppelt waren, das jedoch nicht der Fall war. Dies führt zur Annahme, dass dieselbe Situation auch für den Haushalt 2022 eintreten wird. Wir haben in den letzten Jahren einen Rückgang des Gesundheitsbudgets von 6,6 % des BIP auf 6,4 % des BIP erlebt. Und die Prozentangaben sind immer an das Wachstum des BIP gekoppelt, was jedoch fast nie eintritt.
Die Pro-Kopf-Ausgaben im Gesundheitsbereich (öffentlich und privat gemeinsam) betragen daher 3.428 USD, gegenüber einem OSZE-Durchschnitt von 3.980 USD.
Daraus ergab sich, dass die Anzahl der Krankenhäuser von 1.165 im Jahr 2010 auf 1000 im Jahr 2017 (–14,6%) reduziert wurde. Von ursprünglich 244.310 Krankenhausbetten blieben nur 211.593 erhalten.
Sparmaßnahmen, Privatisierungen und regionale Fragmentierung, die sowohl von Mitte-links als auch Mitte-rechts Parteien unterstützt wurden, sind unter den Viren, die gemeinsam gravierende Folgen hatten.
Enger werdende Zwangsjacken?
Mit einem wirtschaftlichen Engpass, der zur gesundheitspolitischen Notlage hinzukommt, wächst in Italien die Angst vor einer Rezession. Auch in dieser Hinsicht muss Europa sich zu etwas Anderem entwickeln, als es bislang war. Die Situation entwickelt sich rasch weiter und nimmt bereits eine europäische und globale Dimension an. Das aktuelle Wirtschaftsmodell erweist sich angesichts einer solchen Krise als völlig inadäquat.
Noch schlimmer sind die von der EU vorgeschriebenen Austeritätszwänge. Die erwarteten wirtschaftlichen Parameter sind außer Reichweite. Sie zu lockern ist notwendig, wird jedoch nicht genügen. Was wir brauchen sind neue Parameter, die sich am Wohlbefinden der Menschen orientieren.
Wir befinden uns ganz klar an einem Scheideweg, aus dem wir unsere Lehren ziehen müssen. Jetzt kümmern wir uns um das Virus – aber danach müssen wir einiges ändern.